目录
血糖 飙升 峰值 Mario
对话主题:血糖峰值 (Glucose Spike)
主持人开场介绍了本期嘉宾Mario Kratz博士,他拥有营养科学博士学位,在肥胖、糖尿病和胰岛素抵抗等领域进行了深入研究,并且是YouTube频道“Nourished by Science”的主持人,其内容科学严谨。本期节目将深入探讨血糖峰值是什么、成因、是否健康,并提供实用建议。
一、什么是血糖峰值 (What is a glucose spike)?
- 缺乏明确定义:Kratz博士首先强调,目前在临床上和科学文献中,对于“血糖峰值”并没有一个明确的、公认的定义。医生可能也不知道患者所说的“血糖峰值”具体指什么,因为它不是一个临床诊断。
- CGM带来的新关注点:随着健康人群开始佩戴持续葡萄糖监测仪 (CGM),人们能看到自己血糖水平的波动,从而开始关注这个传统上未被重视的血糖特征。
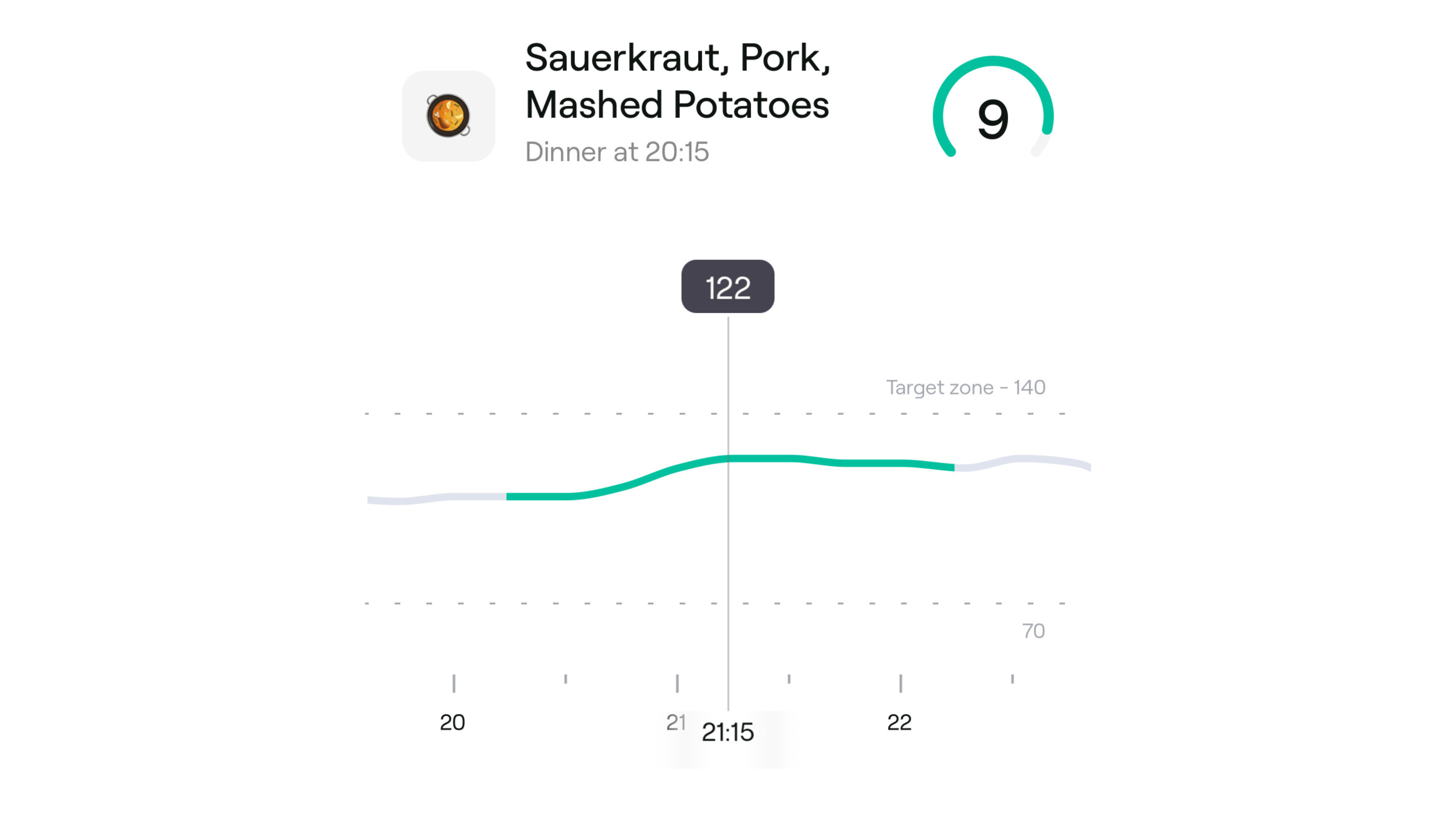
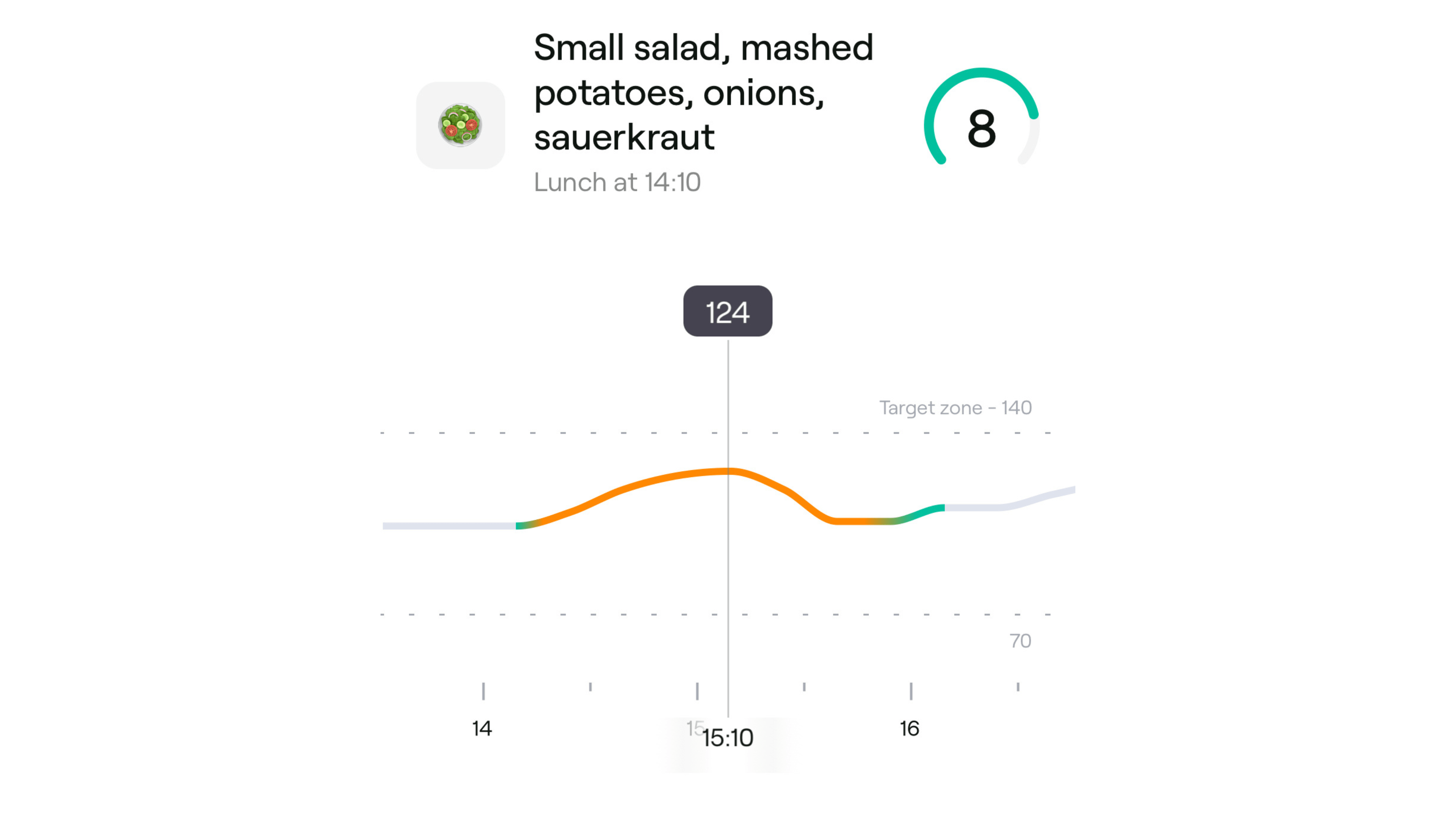
- 网红的定义及争议:一些拥有数百万粉丝的网红提出,餐后血糖升高超过30mg/dL (约1.7mmol/L) 即为“峰值”,并声称这与多种健康问题相关。Kratz博士查阅了他们引用的论文,认为这些论文并不支持“这种幅度的升高就是非生理性的”或“必然导致健康问题”的结论。这种说法让很多使用CGM并观察到自己血糖经常升高30-50mg/dL的人感到恐慌。
二、健康人群的血糖波动范围 (Physiological Fluctuations)
- 观察性研究:Kratz博士回顾了大约8项临床观察研究。这些研究让无糖尿病或糖尿病前期的健康人佩戴CGM两周,记录他们在正常饮食(部分研究提供标准化高升糖指数餐)下的血糖水平。
- 正常范围:研究普遍显示,健康人群95%-99%的时间里,血糖波动范围在70-140mg/dL之间。这意味着有1%-5%的时间,他们的血糖会超过140mg/dL。
- 最健康人群的表现:
* 即便是非常年轻(18-35岁)、苗条、活跃(代表了最佳糖耐量)的人群,他们的血糖也有99%的时间在70-140mg/dL范围内。
* 但即使是这群人,也有人血糖短暂达到171mg/dL,并且经常达到130-140mg/dL。如果他们的基础血糖是85-90mg/dL,那么升高30mg/dL以上是非常常见的。
* Kratz博士因此质疑:如果连最健康的人群在正常饮食下都频繁出现所谓的“峰值”,那么这种“峰值”真的需要避免并与重大慢性病风险挂钩吗?他认为这不太可能。
- 年龄和体重指数的影响:
* 研究显示,年龄较大或体重指数较高的人群(即使临床上仍算糖耐量正常),其血糖波动更大。例如,肥胖青少年(未到糖尿病前期)的CGM数据显示,他们餐后血糖有时会超过200mg/dL,这看起来就不太正常了。
* 相比之下,年轻、苗条、运动的人群血糖很少超过140mg/dL,绝不会(0%时间)超过180mg/dL。
* 肥胖或年长人群可能不是1%而是5%的时间血糖高于140mg/dL,偶尔出现超过180甚至200mg/dL的小峰值。
- Kratz博士的“警戒线”:综合文献,Kratz博士认为,对于地球上糖耐量最好的人群(即青春期后、年轻、运动、苗条、各项临床测试均显示糖耐量完全正常的成年人),他们的血糖水平绝不会超过170-180mg/dL。因此,他认为180mg/dL比“升高30mg/dL”更适合作为判断血糖是否达到“理想情况下不应达到”的界限,因为后者在最健康人群中也天天发生。
三、CGM数据与临床诊断的时间点问题 (Time Factor in CGM vs. Clinical Diagnosis)
- 主持人的困惑:主持人指出CGM提供的是连续数据,而临床诊断(如口服葡萄糖耐量试验OGTT的2小时值,或空腹血糖)依赖特定时间点。人们可能会将餐后不久(如45分钟)CGM上的高值(例如150-160mg/dL)误解为糖尿病前期,因为临床诊断标准中140mg/dL(OGTT两小时值)是界限。
- 生理性餐后升高:正常情况下,餐后血糖会升高(通常在20-45分钟达到峰值),身体分泌胰岛素使其下降,2小时后血糖应远低于峰值。
- Kratz博士的澄清:
* 这种混淆很常见。OGTT使用的是75克纯葡萄糖水溶液(与日常膳食不同)。即使是健康人,在OGTT的前两小时内,血糖也几乎都会一度超过140mg/dL,甚至可能达到180mg/dL,但只要2小时值低于140mg/dL(且空腹血糖和糖化血红蛋白HbA1c正常),就属于临床认定的正常糖耐量。
* 糖耐量是连续变量:应将糖耐量视为一个连续谱,而非简单的分类(正常、糖尿病前期、糖尿病)。一个25岁的健康运动员可能有完美的糖耐量,但随着年龄增长、体重增加、活动减少、压力增大,即使临床测试仍为“正常”,其OGTT曲线也可能整体上移。
* Kratz博士判断“完美糖耐量”的CGM数据标准:血糖值永不超过180mg/dL,且至少95%的时间在70-140mg/dL范围内。
四、血糖峰值的生理机制与胰岛素分泌 (Physiology of Glucose Excursion & Insulin Response)
- 基本过程:食物中的碳水化合物被吸收或肝脏输出葡萄糖进入血液 -> 血糖升高 -> 胰腺感知并分泌胰岛素 -> 胰岛素促使细胞(主要是外周组织)摄取葡萄糖 -> 血糖回落至基线。
- 胰岛素的两相分泌 (Kratz博士补充):
* 第一时相:身体感知到葡萄糖(如舌头尝到甜味)后,胰腺β细胞迅速释放预先合成并储存的胰岛素。这对抑制餐后血糖的初始快速上升至关重要。
* 第二时相:随后,新合成的胰岛素会持续释放,形成第二个更大的胰岛素分泌高峰。
- 第一时相胰岛素反应减弱的原因:
* 遗传易感性:有2型糖尿病家族史的人,可能在糖耐量尚正常时,第一时相反应就已减弱,这是发展为糖耐量异常的早期迹象之一。
* 低碳水饮食习惯:如果一个人长期不规律或少量摄入碳水化合物(如生酮饮食者),胰腺会减少预存胰岛素的量。当他们突然摄入大量碳水(如晚餐吃一大碗米饭),由于第一时相胰岛素不足,即使他们本身糖耐量可能很好,也可能出现显著的血糖峰值。血液中葡萄糖总量本身不多(空腹时约1-2茶匙),大量碳水(如100克米饭含约20茶匙糖)涌入时,少量吸收就能使血糖在短时间内大幅升高。
* Kratz博士常收到生酮饮食者发来的CGM截图,显示他们在吃了少量水果(如橙子、香蕉)后出现血糖峰值,以此证明碳水化合物“有害”。他通常会反问他们早餐和午餐吃了多少碳水,这往往能解释峰值的出现。
- 反应性低血糖:在上述第一时相反应不足的情况下,高血糖会强烈刺激第二时相胰岛素大量分泌。如果个体胰岛素敏感性尚可,血糖可能会迅速下降,甚至导致反应性低血糖,这对身体不利。
- 胰岛素抵抗与代偿:主持人提到,胰岛素抵抗早期,胰腺会代偿性地过度分泌胰岛素,从而在数年甚至数十年内维持血糖正常。Kratz博士同意,这是胰岛素敏感性与胰岛素分泌能力之间的平衡。
五、导致较大血糖峰值/胰岛素抵抗的因素 (What Goes Wrong - Causes of Larger Spikes/Insulin Resistance)
- 核心问题:胰岛素敏感性下降(胰岛素抵抗)和/或胰岛素分泌能力受损。
- 胰岛素抵抗的主要原因:
* 体重增加,特别是内脏脂肪和异位脂肪的堆积:
* 内脏脂肪:围绕内部器官的脂肪。
* 异位脂肪:储存在非脂肪组织(如肌肉、肝脏、胰腺)中的脂肪。
* 皮下脂肪是相对“安全”的储存库。当皮下脂肪储存能力达到上限(Roy Taylor教授提出的“个人脂肪阈值”假说),脂肪就会“溢出”到内脏和异位区域。
* 不堪重负的皮下脂肪会发生低度慢性炎症,导致脂肪细胞胰岛素抵抗,并持续释放脂肪酸。这被认为是一种防御机制,防止脂肪细胞过度膨胀而破裂。
* 内脏和异位脂肪的堆积也会导致这些器官的炎症和局部胰岛素抵抗(如脂肪肝导致肝脏胰岛素抵抗)。
* “个人脂肪阈值”因人而异:有人BMI很高仍代谢健康(因皮下脂肪储存能力强),有人BMI较低就已出现胰岛素抵抗。年龄增长、激素变化(如更年期)会降低皮下脂肪储存能力。
* 肌肉量不足:肌肉是餐后葡萄糖的主要“去处”之一。肌肉量少,葡萄糖摄取就少。
* 缺乏运动:长时间久坐会迅速降低肌肉对胰岛素的敏感性。即使是健康人,卧床一天也能测量到这种效应。
* 压力:急性压力能显著升高血糖(Kratz博士曾用CGM亲身体验,因担心某人无法联系到,血糖飙升至160-170mg/dL并持续一段时间,而他并未进食)。慢性压力也有潜移默化的影响。
* 睡眠剥夺:即使一晚睡眠不足(如只睡4-5小时),也会显著降低胰岛素敏感性。
* 营养因素(后续讨论)。
- 胰岛素分泌受损:胰腺内异位脂肪堆积会损害胰腺分泌胰岛素的能力。
- 相对胰岛素缺乏:即使胰岛素抵抗者胰岛素水平很高(高胰岛素血症),但如果不足以克服抵抗程度,仍可能出现糖耐量异常甚至糖尿病。2型糖尿病早期,许多患者日间胰岛素水平仍然很高。
- CGM的局限性:CGM只显示血糖,不显示胰岛素。正常的CGM血糖读数可能掩盖了严重的胰岛素抵抗和高胰岛素血症,而这本身并非理想状态。理想情况是结合血糖和胰岛素水平(尤其是餐后)来评估。
六、CGM的技术细节 (CGM Technicalities)
- 组织间液葡萄糖 vs. 血糖:CGM测量的是组织间液葡萄糖。Kratz博士指出,其与血浆葡萄糖总体相关性良好,但在血糖快速变化时(如餐后)存在滞后,CGM的峰值可能稍晚出现。
- 传感器准确性:CGM传感器的准确性可能很差。Kratz博士曾遇到一个传感器读数持续偏低约50mg/dL(导致他“整夜死亡”的读数)。因此,不要仅凭一个传感器的数据就下重要结论,如有担忧应重复监测或校准。
七、小幅血糖峰值是否不健康?糖化血红蛋白 (HbA1c) 与混杂因素 (Are Small Spikes Unhealthy? HbA1c and Confounding)
- 生理性升高也可能“次优”?:主持人提出,即使是生理性的血糖升高(如运动时),其本身也可能不是最优状态。
- 缺乏CGM大型队列研究证据:目前尚无大型队列研究通过CGM长期追踪人群,并将微小血糖波动与健康结局相关联。
- 糖化血红蛋白 (HbA1c) 作为替代指标:HbA1c反映过去约3个月的平均血糖水平。高正常值HbA1c是否与不良健康结局相关?
* 研究显示,与低正常值HbA1c相比,高正常值HbA1c确实与心血管疾病 (CVD)、肾病等风险增加相关。
* 有些人据此推断:任何血糖升高都不好,应追求平稳血糖。
* Kratz博士的反驳:
- 偶尔的小幅血糖波动(如升至140-150mg/dL)并不一定会导致高正常值HbA1c(他本人的HbA1c常年4.7-4.8%)。
- HbA1c处于高正常值(如5.6%,而5.7%是糖尿病前期界限)的人,很可能已经处于糖耐量受损的连续谱上。他们与HbA1c较低的人相比,可能在许多其他潜在因素上存在差异(如低度炎症、内脏脂肪、压力、缺乏运动等)。HbA1c升高可能是这些潜在问题的标志物,而非疾病风险增加的唯一原因。
- 主持人的观点:同意Kratz博士。HbA1c 5.7%的诊断界限并非“魔法数字”。5.6%的人可能已是“前糖尿病前期”。血糖易于测量,但(前)糖尿病伴随许多其他生理变化(如血脂异常)。
- Nicola Guess的观察:2型糖尿病患者的某些大血管并发症,在血糖峰值相似的1型糖尿病患者中并不常见,这提示2型糖尿病中存在血糖以外的致病因素。
- Kratz博士的总结:糖尿病患者CVD风险增高是复杂的,仅部分归因于高血糖,炎症、血脂代谢紊乱等也起重要作用。低碳水饮食支持者认为小幅波动会升高HbA1c从而增加CVD风险,但Kratz博士指出,高正常值与低正常值HbA1c/空腹血糖对CVD风险的影响,与确诊糖尿病相比,效应量要小得多。
- 优先事项:应首先预防糖尿病和糖尿病前期,其次是尽量减少**真正的血糖峰值(如超过180mg/dL)**及其可能伴随的反应性低血糖。
八、食物质量 vs. 血糖峰值 (Food Quality vs. Glucose Spikes)
- 主持人的观点:糖尿病前期/糖尿病人群的饮食通常质量较差(精制碳水、超加工食品UPF)。问题更多在于碳水化合物的质量而非绝对数量。
- 健康食物的“悖论”:水果、豆类、全谷物等健康食物可能引起血糖波动,但长期来看与更佳的健康结局(更低CVD、癌症、2型糖尿病风险)相关。
- Kratz博士的观点:
* 对于糖耐量受损者(糖尿病、糖尿病前期、或频繁出现>180mg/dL的大幅峰值),减少高升糖指数碳水(短期内甚至大部分碳水)可能是有益的。
* 但对于糖耐量正常的人,若将微小血糖波动作为判断食物价值的主要标准,则非常危险(例如,可能得出“意大利香肠比豆子蔬菜汤更好”的结论,因为后者升糖更明显)。
* CGM的潜在危险:可能导致人们认为任何血糖升高(如从100到110mg/dL)都是坏事,尽管没有证据支持这一点。这可能导致人们限制摄入许多有益健康的食物。
* 对于糖耐量正常且胰岛素敏感的人,应全面评估食物的健康效应,而非仅仅关注正常范围内的小幅血糖波动。
九、急性 vs. 慢性升高;个体化饮食方案 (Acute vs. Chronic Elevation & Individualized Approaches)
- 主持人的类比:血压在运动时急性升高是正常的,但静息时慢性高血压才是问题。血糖同理。过度“以血糖为中心”去“压平”血糖曲线可能适得其反。
- 对于胰岛素抵抗/糖尿病患者:
* 低碳水饮食对某些人有效(Nicola Guess使用中等碳水方案)。
* 关键是纠正潜在的生理失调(减掉多余脂肪、增加体力活动)。
* 低碳水饮食对某些人有助于减脂,对另一些人则不然。没有一刀切的方案。有人通过低碳水饮食逆转糖尿病,也有人通过低脂高碳水饮食达到同样效果。不应轻易否定他人行之有效的饮食方案。
- Kratz博士的观点:
* 依从性是关键。如果患有糖尿病前期/糖尿病,应首先了解根本原因(内脏脂肪?激素问题?药物影响?睡眠?运动?)。
* 如果因伦理等原因不愿选择低碳水饮食(如素食者),全食物植物性低脂饮食若能解决根本问题(如减重),也完全可行。
* 低碳水饮食的优势在于直接减少了身体难以处理的宏量营养素(碳水)。如果患者无特殊偏好,他可能会建议先尝试低碳水。
* 但大量案例证明高碳低脂饮食也能逆转2型糖尿病。关键往往在于剔除高适口性的超加工食品(通常是碳水+脂肪的组合)。
* 个人选择至关重要。“条条大路通罗马”。
* 共识:超加工、“顿顿甜甜圈”式的饮食模式肯定是有害的。
十、实用建议与何时需要关注 (Actionable Advice & When to Worry)
- Kratz博士建议关注的病理性迹象:
* 正常餐后血糖长时间维持高位(如餐后2小时仍有160-170mg/dL或更高) -> 应就医检查。
* 反复出现超过180mg/dL的血糖峰值,特别是伴有不良反应时(如反应性低血糖导致的心慌、出汗、心率加快等症状,他提到一位医生嘉宾分享自己吃燕麦片后出现这种情况的经历)。
* 这提示应避免或调整触发该反应的食物/膳食。
- 1,5-脱水葡萄糖醇 (1,5-Anhydroglucitol, 1,5-AG):一种生物标志物。在血糖控制不佳的糖尿病患者中水平很低。
* 在非糖尿病人群中,1,5-AG水平偏低可能提示其血糖偶尔会升至180mg/dL或更高(超过此阈值,葡萄糖和1,5-AG会从尿中排出)。
* 研究表明,非糖尿病人群中低1,5-AG与CVD、肾病、癌症风险增加相关。
* 这究竟是血糖峰值本身有害,还是反映了潜在的生理问题(内脏脂肪、炎症、导致峰值的不良饮食)?尚不明确,但提示超过180mg/dL的峰值可能与不良健康结局有关。
- 主持人的补充:这些峰值可能仅仅追踪了不健康的饮食习惯(如大量精制碳水)。相关研究往往未对饮食习惯进行调整。
- Kratz博士的观点:这些因素(糖尿病前期、多余脂肪、不健康饮食/生活方式)通常是相互关联、同时存在的。
- “应避免的峰值”的总结性定义:血糖升至180mg/dL或更高。
* 为何要避免?峰值本身有害?导致峰值的食物有害?允许峰值发生的潜在病理生理改变有害?尚无定论。
* 但鉴于健康、苗条的人群不会达到这个水平,且该水平与慢性病风险相关,因此谨慎起见应尽量避免。
- 孤立峰值 vs. 规律性峰值:
* Kratz博士:两周CGM监测中出现一次190mg/dL的峰值,不必过分担心。但如果经常因某种常吃的食物出现,则应设法改变(解决根本原因或调整膳食)。
- 减缓血糖峰值 (>180mg/dL) 的食物调整策略:
* 不要单独摄入高升糖指数的碳水化合物。例如:白吐司+果酱。
* 改为低GI碳水。
* 和/或(理想情况是两者兼顾)与蛋白质、高纤维蔬菜/水果同食。膳食纤维和蛋白质能延缓胃排空。
* 进食顺序很重要:先吃蔬菜/蛋白质,后吃碳水,能显著降低血糖峰值(如先吃西兰花、鸡肉,再吃米饭,远好于先吃米饭)。所有食物混合吃,效果可能介于两者之间,但可能更接近先吃蔬菜/蛋白质。
* 蛋白质本身也能轻微促进胰岛素反应。
* 例如:用鸡蛋+蔬菜、希腊酸奶+浆果替代吐司+果酱早餐。或者在吃吐司+果酱时搭配一个鸡蛋。
* 高升糖指数餐后散步。肌肉收缩能以不依赖胰岛素的方式从血液中摄取葡萄糖。
* 这些建议本身就是有益的:改善膳食营养、增加体力活动,有助于解决潜在问题。比单纯用“小技巧”(如喝醋)去应对峰值更好,因为后者不解决根本原因。
- 积极主动的态度:定期监测血糖/HbA1c。如果趋势向坏,应反思原因并及早干预,不要等到发展成糖尿病再用药。
- 主持人的强调:应关注血糖峰值发生的生理原因,而非仅仅“治疗”峰值本身。如果吃一个苹果就出现巨大峰值,问题可能在于你的生理状态,而非苹果。
- Kratz博士的最后警示:许多网红声称血糖升高30mg/dL就是有害的。但他和主持人(都熟悉相关文献)都认为,即使是血糖从基线(<100mg/dL)升高到180mg/dL以上(即升高80mg/dL以上),也很难找到确凿证据证明这种幅度的升高本身直接导致不良健康结局,因为很难排除混杂因素(如导致峰值的食物种类、允许峰值发生的潜在病理生理状态)。
* 过度关注微小血糖波动的风险:可能徒增烦恼,获益甚微,甚至可能做出本身就有问题的饮食决策。
* 更好的做法是:专注于健康的饮食基础,不必为血糖的每次微小起伏而过分焦虑。这也更经济。
这场对话的核心观点是,对于“血糖峰值”需要客观看待,区分生理性波动与潜在的病理性升高。盲目追求“平稳血糖”而牺牲膳食多样性和营养质量是不可取的。对于已经存在糖耐量异常的人群,则需要结合个体情况,通过改善生活方式和饮食结构来管理血糖。180mg/dL被认为是一个更值得关注的血糖峰值警戒线,但其与健康风险之间的因果关系仍需更多研究来阐明。
D:2025.06.10>
如何避免血糖飙升(不减少碳水化合物摄入量)
发布于 2023 年 3 月 23 日
大米、面食、面包和土豆,所有这些都是经济实惠、方便舒适的食物,构成了大多数人饮食的支柱。
但人们担心吃这些高碳水食物可能会导致血糖水平飙升。整天让血糖水平坐过山车几乎肯定不利于长期健康。
本文将讨论 6 种策略,可以使用这些策略来避免血糖峰值而不减少碳水的摄入量。
**什么是血糖峰值?**
在之前的文章中,我认为血糖水平增加至 180 mg/dL 或更高应被视为血糖峰值。(180 mg/dL 等于 10 mmol/L)。
这是基于对健康、年轻、瘦的男性和女性的观察,大多数时候血糖水平通常在 70-140 mg/dL 范围内,这表明健康的身体可以有力地抵御更高的血糖水平。这与血糖水平升高和频繁血糖峰值与负面健康后果相关的证据是一致的
现在,鉴于完美的葡萄糖耐量似乎可以保护年轻、健康和苗条的人免受血糖水平大幅升高的影响,这些人也不太可能经历血糖飙升至 180 mg/dL 或更高的情况,无论他们如何吃。
然而,这个星球上的大多数人并不年轻、不健康、也不瘦。如果患有糖尿病或糖前期,可能会经常出现血糖峰值。最新数据表明,即使没有患有糖尿病或糖前期,血糖也可能会因某些食物而升高,特别是如果年龄较大或超重。如果不了解这一点并经常吃这些食物,几乎肯定对健康不利。
不过我不想吓到你。好消息是,在大多数情况下,血糖飙升是可以预防的,而且不必为此限制碳水的摄入量。我写这篇博文的目的是为您提供知识和工具,使您能够保持尽可能低的平均血糖水平,同时避免峰值。
那么先开始看看我的血糖水平。51 岁的我无疑属于“老年”年龄组,我知道自己患有肥胖症和 2 型糖尿病的遗传风险很高。然而,我的 HbA1c 为 4.8%,相当于平均血糖 91 mg/dL。这反映在我过去 2-3 个月佩戴连续血糖监测仪的数据中。除非我进行疯狂的实验,否则我的血糖始终在 80 至 140 mg/dL 之间,实际上大多数时间都低于 120 mg/dL。
我该怎么做呢?我遵循低碳水饮食吗?
不,我通常会吃大量的面包、米饭、土豆、水果和淀粉类蔬菜,但我会注意一些关键的事情,这样所有这些高血糖指数食物都不会导致我的血糖急剧上升过山车。
让我们看一下帮助我防止血糖过度升高的六种基于证据的策略。
**1. 尽量减少高升糖指数的食物**
正如在之前的文章中讨论的那样,升糖指数是衡量对 50 克可用碳水化合物的血糖反应的指标。升糖指数告诉我们的是,吃高升糖指数食物(如白米、玉米片、白面粉面包、土豆、苏打水或啤酒)的血糖反应与吃纯糖相似。
如果一天中的大部分膳食都包含高升糖指数食物,例如,早餐吃玉米片加牛奶,午餐吃白麦面包三明治,晚餐吃白米饭或煮土豆,那么全天的血糖曲线看起来很像过山车。
因此,远离此类升糖指数超过 60 的高食物将是最大限度减少餐后血糖反应的良好第一步。为了修改上面的例子,如果用钢切燕麦制成的粥代替玉米片,用酵母黑麦面包代替白麦面包来做午餐三明治,晚餐用煮红薯代替白米饭或白土豆,可以轻松地将全天血糖水平降低 20-30%,而根本不会减少碳水总摄入量。
不过,我对此并不是很虔诚,因为我确实经常吃面包、米饭和土豆。然而,我确实认为,每当我们吃如此高升糖指数的食物时,须特别重要的是,使用本文后面讨论的其他策略之一,来防止血糖水平升高过多。
顺便说一句,如果想要一张带有几种常见食物的升糖指数和升糖负荷值的海报,请**点击这里**。
**2.回生后吃淀粉类食物**
回生,这是一个很大的词。
意思是这样的:淀粉类食物,如土豆或大米,当煮熟并立即食用时,几乎所有淀粉都很容易被人体的消化酶分解为葡萄糖,所有葡萄糖都很快进入血液。这就是为什么这些食物会使血糖升高这么多。
然而,如果煮米饭、土豆或任何其他淀粉类食物,然后冷却过夜,最好是在冰箱中,一些淀粉会采用不同的结构,将成为所说的抗性淀粉。称其为抗性淀粉,因为这种淀粉变得难以消化,消化酶无法分解它,葡萄糖被困在淀粉中,无法被吸收到血液中。
淀粉回生对血糖反应的影响
换句话说,一些高度消化的淀粉会变成纤维,留在胃肠道内,作为肠道细菌的食物。这可能有一些额外的好处,但我们在这里关注的主要问题是,经历了这种回生过程的淀粉类食物因此含有一些抗性淀粉,其血糖水平升高的程度远低于未经历回生的淀粉。与煮熟后立即食用的相同食物相比,冷却后的淀粉类食物的血糖反应可降低 20% 至 40%。
只要稍加计划,就可以轻松利用这一策略:例如,当我煮土豆时,我几乎总是多煮一些,放在冰箱里过夜,然后第二天制作土豆沙拉或薯饼。米饭也一样,可以用来第二天做炒饭。试一试。
**3. 不要“光”吃碳水**
如果食用碳水时不含太多蛋白质、脂肪或纤维,称为“光碳水”。例如,牛奶玉米片、即食燕麦片、果酱白面包或意大利烩饭。当然,其中一些可能含有少量蛋白质、脂肪或纤维,但在所有情况下,膳食几乎完全由易于消化的淀粉或糖组成。
有丰富的科学文献清楚地表明,如果在富含碳水化合物的膳食中添加蛋白质,血糖 反应会大大降低。在较小程度上,添加**蔬菜等食物中的一些脂肪或纤维也可能有所帮助**。科学数据表明:
如果膳食中含有高碳水食物,如米饭、面包、面食、玉米片、燕麦片等,请考虑是否可以在膳食中添加蛋白质来源。食物的升糖指数越高,补充一些蛋白质就越重要。肉、鱼或贝类、鸡蛋、希腊酸奶、豆类、扁豆或豆腐都是不错的选择。其中一些还含有脂肪。可以考虑添加的其他脂肪来源包括坚果和种子、牛油果或橄榄,或者一点橄榄油。
将高升糖指数食物与固体非淀粉类蔬菜搭配也是一个好主意,例如洋葱、韭菜、茴香、芹菜、绿叶蔬菜(例如菠菜或甜菜)以及十字花科蔬菜(包括西兰花、卷心菜) 、花椰菜和球芽甘蓝。
如果在一餐中将富含蛋白质、脂肪和纤维的蔬菜与高碳水食物一起食用,血糖反应会更低。您可能听说过这样的建议:首先应该吃蛋白质、脂肪和纤维来源,最后才是高碳水食物。确实,这可能比一顿饭中一起吃所有食物更能降低血糖反应。但就我个人而言,我发现这在大多数情况下都是不切实际的,额外的好处可能并不大。很少有研究直接比较在高碳水食物之前或之后吃蛋白质、脂肪或蔬菜的情况(通常,比较是在高碳水食物之前和之后进行比较,在这种情况下,之前会导致较低的血糖反应) ,少数人认为着并没有带来足够的改变来证明额外的努力是合理的。
以白面包加果酱的高升糖指数早餐为例。现在,我的第一个建议是早餐吃完全不同的东西,因为除了其高升糖指数之外,这并不是真正有营养的食物。但是,我们暂时忽略这。假设想在周日早上享用一顿美味的早餐,包括咖啡和美味的果酱吐司。可以轻松地做的就是在其中添加几个煮鸡蛋或炒鸡蛋。或者用全麦酵母黑麦面包代替白面包,加花生酱或奶酪,也许还加一两个鸡蛋。周日早餐仍然不错,血糖反应可能会减半。
展示我自己的饮食例子。下左图显示了我对面包、火腿和奶酪晚餐的血糖反应。这是我佩戴连续血糖监测仪 3 个月以来经历的最大血糖飙升之一。我的血糖升高至约 170 mg/dL,然后开始下降,然后我吃了一些薯片,这解释了这里出现的额外小波动。请注意,这餐几乎不是完全“光”碳水。火腿和奶酪确实提供了一些蛋白质和脂肪,但由于膳食仍然主要是面包中的碳水,因此血糖上升相当可观。想象一下,如果这是加果酱的白麦面包,会是什么样子!
作者先吃面包、火腿和奶酪,然后再吃薯片的血糖反应
作者吃鸡蛋、面包、火腿和奶酪一餐的血糖反应
下图显示了我吃同样的面包时的血糖反应,同样是火腿和奶酪,数量相同(4 片面包),但这次我还吃了两个煮鸡蛋。我的血糖几乎没有增加。这不是一个完美的比较,因为一次是晚上,另一次是早上,但在我看来,解释我血糖中这种截然不同反应的大部分因素是,一餐含有更多的蛋白质,而且鸡蛋中含有一些额外的脂肪,而另一餐则没有。
作者对一顿土豆泥、酸菜和熏猪肉的血糖反应
另一个例子如上图所示,显示了我对由土豆泥、酸菜和一种熏猪肉组成的传统德国菜的血糖反应。土豆泥的血糖指数相当高,但在这顿含有大量蛋白质、一些脂肪和大量非淀粉类蔬菜的复杂膳食中,我的血糖反应非常小,最高约为 120 毫克/ dL。
所以,关键结论是:不要吃“光”碳水。特别是如果一份典型食物的血糖负荷为 10 或更高,看看是否可以与一些蛋白质、脂肪和大量非淀粉类蔬菜一起食用。
**4.加点醋**
许多研究表明,在高碳水餐中或餐前喝醋会大大降低对该餐的血糖反应 。在大多数这些研究中,因为这是我们想要标准化正在测试的研究环境,所以参与者在吃高碳水餐前几分钟喝了大约两汤匙用水稀释的醋。现在,我建议这样做吗?
不,我不。醋,即使稀释,也是一种强酸。我个人不喜欢,也不会经常这样做。但即使你喜欢,喝这样的酸也会对你的牙齿或口腔、食道或胃的粘膜产生负面影响。这是因为,如果长期定期这样做,以这种方式使用醋只会对血糖水平和健康产生无意义的影响。在这种情况下,直接重复接触这样的强酸的负面影响可能并不理想。
我的建议是,可以像许多传统做法一样:在吃高碳水餐前或用餐时吃一份小沙拉和油醋汁。或者在三明治中加入一些泡菜。让这变得愉快,这样就能把它变成一种习惯。另外,几乎肯定会从沙拉或与醋一起吃的腌菜中获得一些额外的好处。
大多数研究都使用苹果醋,所以可以用,但实际上任何醋都可以。在高碳水餐前或餐后加醋可能并不重要。
展示我自己的饮食例子。下图显示了我对剩下的土豆泥、焦糖洋葱和酸菜午餐的血糖反应。前一天晚上搭配这道菜的猪肉已经没有了,所以我在吃土豆泥和酸菜之前吃了一份小沙拉和油醋汁。血糖反应再次非常小。
作者对一顿小沙拉加油醋汁,然后是土豆泥、焦糖洋葱和酸菜的血糖反应
这里至少发生了三件事,可以解释为什么我的血糖没有上升超过 20 毫克/分升:首先,加醋的沙拉可能有帮助,而且还有一大份酸菜,是我的血糖上升一部分。饭菜和土豆泥已经在冰箱里放了一夜,一些淀粉已经转化为抗性淀粉。还记得策略二之回生吗?
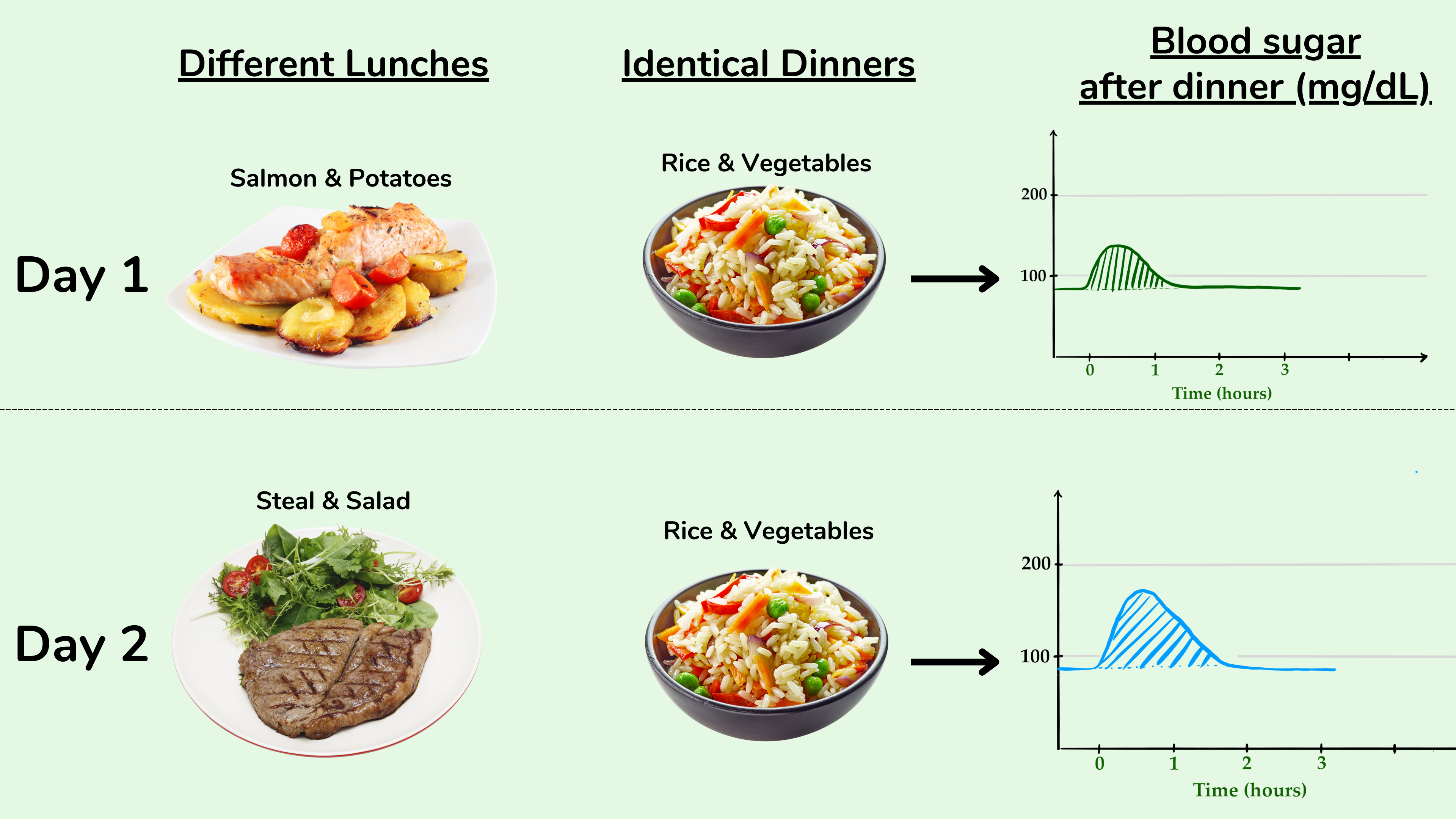
**5.利用第二餐效应**
第二餐效应是指早餐吃的任何东西都会影响对午餐的血糖反应。或者午餐会影响对晚餐的血糖反应时。
值得了解的最重要的研究发现是,在一餐中吃的碳水实际上会降低下一餐 的血糖反应,特别是如果碳水来自高纤维低升糖指数食物。举个例子:
假设有人连续两天吃包含米饭和蔬菜的特定高碳水晚餐。第一天,吃了一顿高碳水午餐。比如说鲑鱼和土豆。第二天,吃了一餐低碳水午餐,比如说一份黄油牛排和一份橄榄油沙拉。然后,第二餐效应可以预测到,在吃低碳水牛排午餐的那天,对同晚餐的血糖反应会更高。
第二餐效应示例:午餐的碳水含量影响晚餐的血糖反应
思考这个问题的一种方法是,如果吃碳水,身体就准备好处理更多的碳水。反之亦然,如果不吃碳水,即使只吃一顿饭,身体处理碳水的能力往往会略有下降。
这表明,如果选择低碳水饮食,那么应该吃所有低碳水的食物,而不是总在低碳水和高碳水食物之间来回切换。
第二餐效应的影响还有另一个方面:如果一餐富含蛋白质或纤维,那么这也会在一定程度上降低下一餐的血糖反应。因此,如果吃高蛋白高纤维早餐,那么这将有助于在早餐和随后的午餐时保持较低的血糖反应。
总而言之,第二餐效应是可能希望在每餐中加入一份蛋白质以及一些纤维来源(例如蔬菜或豆类(黄豆、扁豆))的另一个原因。如果前一餐碳水含量较低,尽量不要吃大量高升糖指数食物,例如白米、土豆或烘焙食品。
**6.饭后散步**
在我关于血糖调节的博客文章中,谈到了胰岛素在餐后清除血液中葡萄糖的作用。请记住,当餐后血糖水平升高时,会引发胰岛素激素的增加。胰岛素有很多作用,但在肌肉中,与胰岛素受体结合,然后导致细胞内部发生变化,导致称为 GLUT-4 的葡萄糖转运蛋白被转运到细胞膜。然后葡萄糖可以通过 GLUT-4 从血液进入肌肉细胞,血糖水平下降。
不过,这对于胰岛素抵抗的人来说可能不太有效。好消息是:肌肉细胞还可以以独立于胰岛素的方式从血液中吸收葡萄糖。
想象一下,如果肌肉细胞只能在餐后且只有在胰岛素的帮助下才能从血液中吸收糖分,人类早就灭绝了,因为当剑齿虎袭击时,人可能没有时间先打开三明治并咬一口……
因此,简而言之,正在锻炼的肌肉细胞以不需要任何胰岛素的方式从血液中吸收葡萄糖。因此,有大量科学数据表明,餐后任何肌肉收缩都会大大降低血糖水平的增加,这并不奇怪。
数据表明,运动应该在餐后约30分钟内开始。我想大多数人都不想餐后剧烈运动,但即使只是绕着街区走10或15分钟,也比什么都不做要好。对于富含高血糖指数食物的大餐,我认为时间越长越好。
为了使用我自己的数据展示步行对血糖水平的影响,我为团队提供了一个数据。去年圣诞节,我的外婆为我烤了一个特殊的无麸质蛋糕,因为我患有乳糜泻。因为在母亲和外婆看来,一整块蛋糕是不够的,所以她还专门给我买了几包无麸质圣诞饼干。
我认为这将是对这篇文章进行实验的好机会。在德国,我们在圣诞节前夕送出所有礼物,所以我知道当打开礼物后坐上几个小时。所以在送礼开始之前,当咖啡、蛋糕和饼干上桌之前,我吃了四片蛋糕和大约 20 块饼干。我基本上咀嚼蛋糕和饼干大约一个小时。
下图左侧显示了我的血糖水平发生的变化。不出所料,这是血糖飙升的完美例子,一路高达 190 mg/dL。现在,我的葡萄糖耐量非常好。我向您保证,在糖尿病前期患者中,上面这种“膳食”的水平很容易达到 250 mg/dL,而在糖尿病患者中,水平可能达到 300 或 400 mg/dL。一次吃这么多精制面粉和糖实际上有点疯狂,所以让我重申一下,我不建议经常这样吃。
作者对过量蛋糕和饼干的血糖反应
作者对过量蛋糕和饼干的血糖反应,这次是在煮鸡蛋后食用,然后散步
但是,为了读者,我第二天又这么做了。这次,我在开始蛋糕和饼干盛宴前几分钟吃了一个煮鸡蛋,然后就开始了 60 分钟的步行。猜猜我的血糖水平是多少。
如上图所示,仍然增加至约 140 mg/dL,但增加幅度比前一天小 50 mg/dL。减少 50 毫克/分升!!由于血糖大幅上升,即使吃了这么多蛋糕和饼干,我的血糖仍保持在 70 至 140 mg/dL 之间的正常稳态范围内。
好吧,这不仅仅是散步,还添加了一些蛋白质,所以下面展示散步的作用。
下左图显示了我吃了一些面包和一些薯片后的血糖反应。我确信我全程都没有动,因为旅行回来时我开车了大约 4 个小时。结果,我的血糖一路飙升至170 mg/dL。很明显,我犯的错误是,当我知道四个小时后我不能动时,我不应该吃血糖指数如此高的东西。或者至少我应该使用本文中讨论的其他策略之一。
作者在开车 4 小时时对面包、火腿、奶酪以及后来的薯片的血糖反应
作者对面包、火腿和薯片以及随后散步的血糖反应。
但至少,我想使用这些数据,稍后重新创建这餐“饭菜”。我再次吃了同样的面包和同样的薯片,但随后就去散步了。如上右图所示,餐点于下午 1:50 开始。
我什么时候结束散步?下午 2 :45 ,我回到家,再次坐在办公室里。吃了这么大一餐,显然仍然有大量的葡萄糖进入血液,我的血糖仍然增加到大约 150 mg/dL。当然比以前好,但在这种情况下,最好再步行半小时左右,或者使用本文中的其他策略之一,因为这餐含有大量高升糖指数碳水。
然而,我确实认为最初平坦的血糖反应很好地证明了,步行在帮助身体将血糖水平保持在正常范围内有多么强大。
**总结**
总之,不减少碳水的总体摄入量,也可以通过使用以下六种策略中的一种或几种来避免血糖峰值:
策略一:尽量减少高升糖指数的食物。如果食物升糖指数为 60 或更高,请使用其他策略之一来降低其对血糖水平的影响。
策略二:淀粉类食物在冰箱里变冷后再吃。
策略三:不要“光”吃碳水。在高碳水餐中摄入一些蛋白质,最好是一些脂肪和非淀粉类蔬菜,或者作为高碳水餐前的开胃菜或第一道菜。
策略四: 在高碳水膳食中添加一些醋,例如在主菜之前或用餐时以小份沙拉和油醋汁的形式添加。
策略五:利用第二餐效应。因此,如果计划吃一顿丰盛的高碳水晚餐,请确保午餐时摄入一些碳水,也许还有一些蛋白质和纤维。最重要的是要确保不要在低碳水和高碳水膳食之间不断来回切换。
策略六:餐后散步。
为了更容易记住和使用这些策略,我总结在海报上,可以在此处免费下载。
**我如何使用这些信息**
我喜欢吃东西,在吃东西时,我希望有一种积极、简单的态度,所以我不会经常计划如何保持较低血糖水平。我认为没有必要。
我只是尝试了解最容易升高血糖的高升糖指数食物,每当我与这些食物一起进餐时,我都会使用本文讨论的一种或几种策略,以最方便的为准。例如,我的家人有时喜欢在周日早上吃早餐,包括烤面包、不同的奶酪和涂抹酱。我只是确保有一些煮鸡蛋;或者是很适合这餐,大家都喜欢的。或者,如果有一道不含任何蛋白质的米饭或土豆,例如米饭蔬菜炒菜,我会使用前一天煮熟的米饭,将米饭与大量蔬菜搭配,准备一点开胃沙拉配油醋汁,或者饭后去散步。
请您尝试这些策略。其中哪一个可以轻松适应您和家人的饮食方式,以便您可以养成一两个新的长期习惯?如果您不喜欢醋或沙拉,那么,请忽略该提示,但也许您会喜欢在丰盛的晚餐后散步。或者,如果您确实想在晚饭后坐下来读书,好吧,那么请确保在午餐和晚餐中摄入一些蛋白质。
**血糖飙升的根本原因:葡萄糖不耐受**
现在,让我们简要讨论一下血糖飙升的根本原因:葡萄糖不耐受,以此来结束本文。
首先,如果“葡萄糖耐量”这个词对您来说很陌生,请查看我关于血糖调节的博客文章。
现在,我们在这篇文章中讨论的所有策略都基于科学证据,都可以降低对食用碳水的血糖反应。
但仅靠上面这些策略可能不足以使您的血糖水平恢复到正常范围。如果您的血糖频繁升高,则可能存在某种程度的葡萄糖不耐症。为了使您的血糖水平完全正常化,您可能还需要提高葡萄糖耐量。
例如,如果您目前患有糖尿病,HbA1c 为 7.5%,这意味着平均血糖水平约为 170 mg/dL。您的空腹血糖可能为 130 mg/dL,如果不使用本文中讨论的任何策略,这意味着每餐都“光”吃高升糖指数碳水,不会继续下楼散步、不吃任何沙拉或蔬菜等,餐后血糖可能会飙升至 200 mg/dL 以上。
假设你读完本文后,开始吃更多的低升糖指数食物,搭配一些蛋白质和一大盘非淀粉类蔬菜,在大餐之前总是吃一份小沙拉加油醋汁,或者餐后散步。通过这些改变,几乎肯定可以避免这些峰值,并且 HbA1c 可能会下降到 7%。这比以前好多了,好很多,但是如果血糖水平仍然太高,而且仍然患有糖尿病。为了进一步降低血糖水平,最好是降低到非糖尿病范围,需要提高葡萄糖耐量,即身体将血糖保持在正常范围内的内在能力。
讨论导致葡萄糖不耐受的原因以及如何逆转,超出了本文的范围。我只是想非常清楚地表明,可以通过多种方式解决血糖水平升高的问题,我的目标是介绍所有这些方法。请放心,本文只是一个开始,可以这么说,只是为您的工具箱提供第一套工具。我计划了更多关于葡萄糖不耐受的原因、改善葡萄糖不耐受的干预措施,以及预防或治疗糖尿病的不同饮食方法的内容。
血糖升高是许多慢性疾病的主要原因,在许多情况下,通过饮食和生活方式的改变是完全可以预防或治疗的,我通过网站的主要目标之一是帮助人们获得高质量的循证信息,以便可以自己采取行动(理想情况下)将血糖水平保持在正常范围内。如果您认识任何对此主题感兴趣的人,请分享此内容。如果能帮助我传播这个信息,我将非常感激。
最后,让我提醒您,本文中的信息是有关这个主题的科学证据的总结,并不构成医疗或饮食建议。一如既往,我强烈建议您在对饮食进行任何重大改变之前咨询合格的医疗保健专业人员,例如医生或营养师。
**参考**
- 霍尔等人;糖型揭示了葡萄糖失调的新模式。PLOS生物学2018;16:e2005143。
- 蔡等人;淀粉类食物结构对餐后血糖反应和食欲的影响:随机交叉试验的系统评价和荟萃分析。美国临床营养学杂志 2021;114:472-87。
- 雷斯等人;花生对 2 型糖尿病高风险肥胖女性血糖反应和食欲的急性和第二餐影响:一项随机交叉临床试验。英国营养杂志2013;109:2015-23。
- 内斯蒂等人;营养类型和顺序对葡萄糖耐量的影响:生理学见解和治疗意义。内分泌学前沿 2019;10:144。
- 莫加达姆等人。脂肪和蛋白质对非糖尿病人血糖反应的影响随腰围、空腹血浆胰岛素和膳食纤维摄入量的不同而变化。营养杂志2006;136:2506-11。
- 孟等人;宏量营养素和纤维对餐后血糖反应以及膳食血糖指数和血糖负荷值测定的影响。美国临床营养杂志2017;105:842-53。
- 莉莉等人;添加花生对高血糖指数膳食的血糖反应的影响:一项试点研究。美国营养学院学报2018;38:351-7。
- 哈托宁等人;蛋白质和脂肪可以改变对土豆泥餐的血糖和胰岛素血症反应。英国营养杂志2011;106:248-53。
- Lan-Pidhainy 和 Wolever。脂肪和蛋白质的降血糖作用不会因胰岛素抵抗而减弱。美国临床营养杂志2010;91:98-105。
- Gentilcore 等人;脂肪对 2 型糖尿病中碳水化合物餐的胃排空以及血糖、胰岛素和肠促胰岛素反应的影响。临床内分泌与代谢杂志2006年;91:2062-7。
- 博泽托等人。特级初榨橄榄油可降低 1 型糖尿病患者对高血糖指数膳食的血糖反应:一项随机对照试验。糖尿病护理2016;39:518-24。
- 拉尔等人;蔬菜和调味品与马铃薯的组合相互作用对淀粉消化率和估计体外血糖反应的影响。食品测量与表征杂志 2022;ePub 将于 3 月 11 日印刷。
- 今井等人;先吃蔬菜再吃碳水化合物对 2 型糖尿病患者血糖波动的影响。临床生物化学与营养学杂志2014;54:7-11。
- 约翰斯顿和布勒。醋和花生制品作为辅食,可以降低餐后血糖。美国营养学协会杂志2005年;105:1939-42。
- 利杰伯格和比约克。胃排空速度延迟可能可以解释健康受试者的血糖改善是因为添加了醋的淀粉类食物。欧洲临床营养杂志1998;52:368-71。
- 马哈茂迪等人;白醋对2型糖尿病患者部分血液生化因子的影响。糖尿病与内分泌学杂志2013;4:1-5。
- 奥斯特曼等人;补充醋可以降低健康受试者的葡萄糖和胰岛素反应,并增加面包餐后的饱腹感。欧洲临床营养杂志 2005 年;59:983-8。
- 桑托斯等人;醋(乙酸)摄入量对葡萄糖代谢的影响:叙述性评论。临床营养学2019;32:1-7。
- 詹金斯等人。缓慢释放膳食碳水化合物可以提高第二餐的耐受性。美国临床营养学杂志1982;35:1339-46。
- 伍勒弗等人;第二餐效应:晚餐吃低血糖指数食物可改善随后早餐的血糖反应。美国临床营养杂志1988;48:1041-7。
- 安藤等人;膳食碳水化合物和脂肪成分的昼夜变化对健康成年人餐后血糖反应的影响:对第二餐现象的新见解。美国临床营养学杂志2018;108:32-42。
- 雷斯等人;花生对患有 2 型糖尿病风险的肥胖女性的血糖反应和食欲的急性和第二餐影响:一项随机交叉临床试验。英国营养杂志2013;109;2015-23。
- 詹金斯和詹金斯。膳食纤维和血糖反应。实验生物学和医学学会会刊1985;180:422-31。
- 赫登等人;对于 2 型糖尿病患者来说,餐后抗阻运动比餐前抗阻运动更能有效地改善餐后危险因素。应用生理学杂志2015;118:624-34。
- 雷诺兹等人;饭后散步的建议比不指定时间的建议更能有效降低 2 型糖尿病患者的餐后血糖:一项随机交叉研究。糖尿病学2016;59:2572-8。
- Teo 等人;2 型糖尿病的运动时机:系统评价。运动与锻炼医学与科学 2018;2387-97。